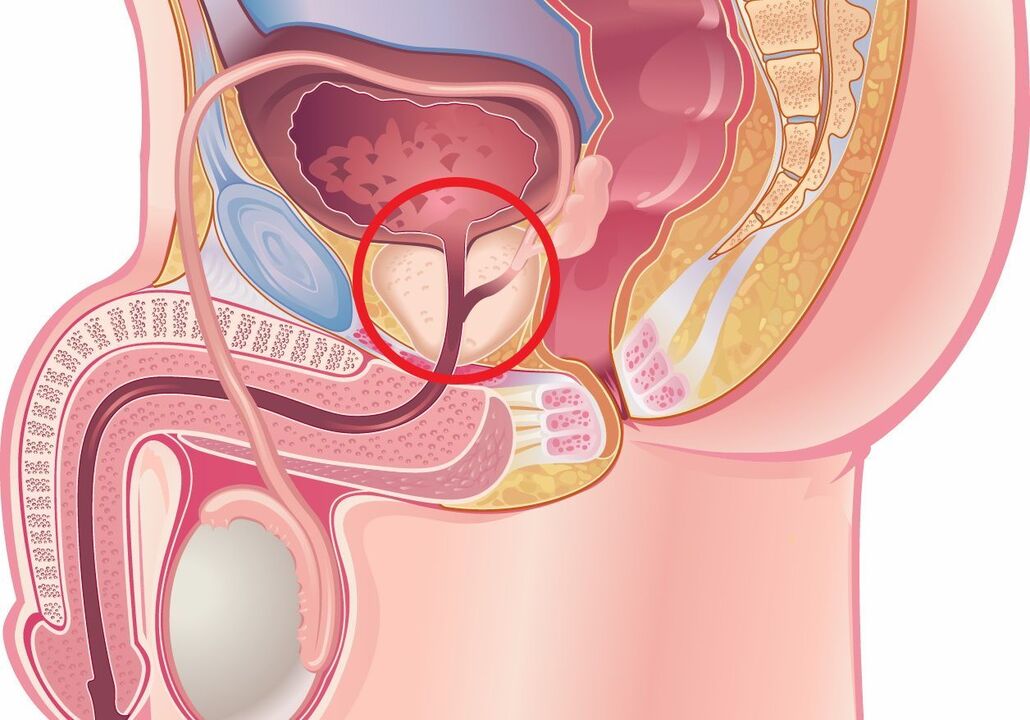
Prostatite congestiveest un processus pathologique dans la prostate provoqué par un blocage. Aucune flore pathogène n'est détectée ; Les leucocytes peuvent être détectés lors de la microscopie des sécrétions prostatiques, du sperme et de l'urine. Les symptômes comprennent une douleur constante dans le périnée et une dysurie. Le diagnostic est basé sur les résultats de la culture bactérienne du biomatériau et du TRUS. Il n’existe pas de schéma thérapeutique standard pour la prostatite congestive ; des massages, de la physiothérapie, des médicaments antimicrobiens et des alpha-bloquants sont prescrits. Une approche individuelle est nécessaire, en tenant compte des symptômes existants. Si le traitement conservateur échoue, une intervention chirurgicale est possible.
informations générales
La prostatite peut être infectieuse, provoquée par la présence d'une microflore pathogène, ou stagnante, associée à une stase sanguine, une rétention d'éjaculat et des sécrétions prostatiques. La prostatite congestive ou congestive (syndrome génito-urinaire végétatif, prostatose) est un nom dépassé. Les spécialistes modernes dans le domaine de l'urologie utilisent plus souvent le terme « syndrome de douleur pelvienne chronique sans réaction inflammatoire » (CPPS). La prostatite survient chez 25 % des hommes âgés de 35 à 60 ans, l'inflammation causée par des processus de stase représente 88 à 90 %. du nombre total de cas La forme potentiellement congestive de la maladie est favorisée par des agents pathogènes de forme L, fixés sur des biofilms et non détectés par les méthodes de routine.
causes
Les causes de la prostatite congestive peuvent être liées à la fois à la glande elle-même et à des facteurs extraprostatiques. L'étiologie exacte est inconnue, probablement due à une stagnation des sécrétions dans la prostate ou à une congestion veineuse au niveau des organes pelviens et du scrotum. Certains urologues considèrent la maladie comme psychosomatique. La frontière entre inflammation bactérienne et non bactérienne est très arbitraire ; en cas d'immunosuppression de toute origine, le processus devient infectieux en raison de l'ajout de microflore secondaire. La prostatite congestive est causée par :
- Causes urologiques internes. Pathologie fonctionnelle ou structurelle de la vessie : obstruction du col de l'utérus, incapacité du sphincter externe à se détendre lors de la défécation, altération de la contractilité du détrusor contribuent à la rétention urinaire et, du fait de la compression des vaisseaux, à la stagnation du sang. L'hyperplasie et la tumeur prostatiques, le rétrécissement de l'urètre et les calculs obstructifs de la vessie sont également considérés comme des causes possibles de stase veineuse.
- compression. Le flux sanguin est altéré par la compression du plexus veineux par une tumeur rétropéritonéale, des métastases et des anses intestinales remplies de matières fécales (constipation). Les vaisseaux du plexus urogénital se dilatent, le flux sanguin ralentit, les tissus souffrent d'un manque d'oxygène et sont remplacés par des structures non fonctionnelles. Une partie du sang est déposée et coupée de la circulation.
- Facteurs comportementaux. Le refus de l'activité sexuelle, l'éjaculation irrégulière et le recours à des rapports sexuels intermittents pour éviter une grossesse non désirée entraînent une augmentation du flux sanguin et un gonflement du tissu prostatique. Lors de l’éjaculation, cette glande ne se vide pas complètement. La masturbation constante peut entraîner une prostatite congestive. . . Le flux sanguin vers les organes génitaux est nécessaire pour qu’une érection se produise.
Les facteurs prédisposants comprennent une faible activité physique, l’hypothermie et la surchauffe, ainsi qu’une mauvaise alimentation composée principalement d’aliments épicés et fumés. L'alcool et la nicotine affectent le tonus de la paroi vasculaire, perturbent les processus redox et la perméabilité, ce qui entraîne un gonflement. Les principales conditions préalables au développement d'une prostatite congestive affectant tous les organes de la région génitale masculine (vésicules, testicules) sont considérées comme des anomalies du système vasculaire pelvien - insuffisance valvulaire, faiblesse congénitale de la paroi veineuse.
Pathogénèse
La zone périphérique de la prostate est constituée de conduits dotés d'un système de drainage peu développé qui empêche l'écoulement des sécrétions. À mesure que la prostate grossit avec l’âge, les patients subissent un reflux d’urine dans les trompes de la prostate. Il a été constaté que de nombreux hommes souffrant de prostatite sont plus sujets aux allergies. Les scientifiques pensent que ces patients pourraient également souffrir d’une inflammation auto-immune causée par une infection antérieure.
Le reflux urinaire est favorisé par les sténoses urétrales, le dysfonctionnement de la vessie et l'HBP. Le reflux d’urine, même stérile, provoque une irritation et une inflammation chimiques. La fibrose des tubules est initiée, créant les conditions d'une prostatolithiase, qui conduit à une obstruction intracanalaire et à une stase des sécrétions. Un drainage insuffisant des acini déclenche une réaction inflammatoire et un gonflement croissant s'accompagne de l'apparition de symptômes. La condition est aggravée par la congestion sanguine (stagnation) dans le bassin.
classification
La classification générale de la prostatite comprend les formes bactériennes aiguës (I) et chroniques (II). La catégorie III comprend le sous-type IIIa – CPPS avec inflammation et IIIb – CPPS sans inflammation. La prostatite congestive est considérée comme une manifestation du CPPS sans réaction inflammatoire (IIIb). Il existe une différenciation clinique qui prend en compte les caractéristiques pathogénétiques et morphologiques de la maladie :
- Première étape.Caractérisé par la prédominance des processus d'exsudation, d'émigration, d'hyperémie artérielle et veineuse, entraînant des dommages au système microvasculaire et la destruction du tissu glandulaire. Ces changements sont enregistrés dans les premières années après le début de la maladie. Le tableau clinique du premier stade est le plus prononcé.
- Deuxième étage.Les premiers processus de prolifération du tissu conjonctif se développent et les symptômes diminuent. En raison de la formation de thrombus, la microcirculation en souffre, ce qui aggrave la sclérose. A ce stade, la plupart des patients souffrent de dysfonctionnements sexuels : l'érection et l'intensité de l'orgasme diminuent, une éjaculation précoce survient ou, à l'inverse, l'homme a du mal à atteindre l'orgasme.
- Troisième section. Des modifications fibroscléreuses sévères sont typiques. Il a été prouvé que la prolifération du tissu conjonctif est stimulée non seulement par l'inflammation, mais aussi par l'ischémie, qui accompagne la prostatite congestive. Les plaintes concernant des difficultés à uriner et l'implication des reins dans le processus pathologique sont typiques.
Symptômes de la prostatite congestive
La pathologie se manifeste par une variété de symptômes. La plupart des patients décrivent la douleur comme un inconfort persistant dans la région périanale, le scrotum ou le pénis. Certains remarquent une augmentation des douleurs périnéales en position assise. Le rayonnement de la douleur est variable - dans le bas du dos, à l'intérieur des cuisses, au coccyx. Le gonflement de la glande rend souvent difficile la miction et affaiblit le jet urinaire. L'inflammation congestive dans le contexte d'une pathologie vasculaire s'accompagne souvent d'une hémospermie - l'apparition de sang dans le sperme.
Les symptômes d’irritation de la vessie comprennent des mictions fréquentes et une incontinence par impériosité. Avec une pathologie prolongée, des troubles dépressifs se développent. Il reste à savoir si les caractéristiques psycho-émotionnelles entraînent une gêne dans la région périnéale ou, à l'inverse, si la douleur provoquée par le gonflement de la prostate affecte l'état psychologique d'un homme. Une augmentation de la température accompagnée de frissons indique la transition de la prostatite congestive abactérienne à la prostatite infectieuse et la nécessité de commencer un traitement pathognomonique.
Complications
La prostatite congestive avec ajout de microflore peut devenir bactérienne aiguë. Les organes et structures proches peuvent être impliqués dans le processus inflammatoire : vésicules, vessie, testicules. Le travail de la prostate consiste à produire du liquide pour les spermatozoïdes ; il a généralement une composition spéciale qui a une fonction protectrice pour les cellules germinales mâles. Des quantités insuffisantes de nutriments et des modifications des propriétés biochimiques des sécrétions prostatiques affectent inévitablement la qualité de l'éjaculat ; Les hommes atteints de prostatite congestive sont plus susceptibles de recevoir un diagnostic d'infertilité.
En cas de gonflement sévère de l'organe, une partie de l'urine reste dans la vessie après la miction, ce qui entraîne la formation d'un reflux pathologique d'urine dans les uretères et le système collecteur rénal. Une hydronéphrose et une pyélonéphrite persistante avec insuffisance rénale peuvent survenir en réponse au reflux. 50 % des hommes développent des dysfonctionnements sexuels : éjaculation douloureuse, dyspareunie, érections nocturnes désagréables, qui aggravent la qualité de vie et affectent négativement la relation de couple.
diagnostic
Déterminer l’origine des symptômes est essentiel au traitement efficace de la prostatite congestive. Ainsi, différents questionnaires ont été développés pour faciliter le diagnostic : I-PSS, UPOINT. Ces questionnaires sont sous forme russifiée et sont utilisés par les urologues et andrologues dans leur pratique. Pour exclure un syndrome myofascial, une consultation avec un neurologue est indiquée. À la palpation, la prostate est hypertrophiée et modérément douloureuse ; le caractère congestif de la maladie est démontré par les varices du rectum. Le diagnostic de prostatite congestive comprend :
- Tests de laboratoire. Un examen microscopique et culturel du suc prostatique est réalisé. Une légère augmentation du nombre de leucocytes au microscope et des résultats de culture bactérienne négatifs confirment une inflammation de stase bactérienne. Des tests PCR sont effectués pour exclure une maladie sexuellement transmissible. Dans la troisième portion d'urine après le massage, une leucocyturie plus prononcée est détectée. Une cytologie urinaire peut être réalisée pour exclure une tumeur de la vessie ; chez les patients de plus de 40 à 45 ans, un test sanguin PSA est justifié.
- Méthodes de recherche visuelle. La principale méthode instrumentale de diagnostic reste la TRUS, l'échographie de la vessie. Les résultats de la cystourethrographie sont instructifs pour confirmer un dysfonctionnement du col vésical et révèlent un reflux intraprostatique et éjaculatoire de l'urine ainsi qu'un rétrécissement de l'urètre. Si le jet est considérablement affaibli, une débitmétrie est réalisée. La tension des muscles du plancher pelvien est évaluée à l'aide d'un examen vidéourodynamique.
Le diagnostic différentiel est réalisé avec carcinome de la vessie, HBP, cystite interstitielle. Des manifestations similaires sont observées avec la tuberculose génito-urinaire et les sténoses urétrales, car ces nosologies se caractérisent également par des douleurs dans le bas de l'abdomen, des symptômes de dysurie et des difficultés à uriner. La prostatite congestive se différencie de la prostatite bactérienne ; De plus, tous les processus pathologiques associés au CPPS chez l'homme doivent être exclus.
Traitement de la prostatite congestive
Il est recommandé au patient de normaliser sa vie sexuelle, car une éjaculation régulière permet de drainer les acini et d'améliorer la microcirculation. Les rapports sexuels intermittents ou prolongés provoquant une congestion sont inacceptables. Un certain nombre de produits ont été identifiés qui augmentent l'agressivité chimique de l'urine - leur consommation entraîne une augmentation des symptômes de prostatite congestive. Les épices, le café, les marinades, les aliments fumés et les boissons alcoolisées et gazeuses devraient être limités ou, mieux encore, exclus. Le traitement de l'inflammation congestive de la prostate peut être conservateur et chirurgical.
Thérapie conservatrice
Le schéma thérapeutique est choisi individuellement en fonction des symptômes dominants. De nombreux patients constatent une amélioration après avoir pris des médicaments antibactériens, ce qui est dû à un diagnostic incomplet des infections latentes. Les alpha-bloquants sont prescrits si le jet urinaire est lent et si l’envie d’exercer est présente. L'envie d'uriner est neutralisée par des anticholinergiques. Il a été démontré que les inhibiteurs de la 5-alpha-réductase réduisent la gravité des manifestations cliniques en réduisant la réponse des macrophages et des leucocytes et leur migration vers la zone inflammatoire.
Les analgésiques, les anti-inflammatoires non stéroïdiens et les relaxants musculaires peuvent aider à soulager la douleur et les spasmes musculaires. Il est logique d'inclure dans le schéma thérapeutique des médicaments qui normalisent la microcirculation - les phlébotoniques (venotoniques). Si le processus stagnant favorise une carence en androgènes, ils ont recours à un traitement hormonal substitutif. Il est recommandé aux patients souffrant de troubles anxio-hypnotiques et dépressifs de consulter un psychiatre qui sélectionnera l'antidépresseur optimal.
En cas d'inflammation congestive de la prostate, les procédures physiothérapeutiques contribuent à la normalisation de la santé masculine. Ils utilisent la thérapie laser et magnétique, l'électrophorèse, etc. Les cures thermales aident à soulager les symptômes de la dysurie et à améliorer la fonction sexuelle : prise d'eau minérale alcalinisante, applications de paraffine et de boue, douches massantes. Chez certains patients, lors de la réalisation d'une thérapie par l'exercice pour réduire la tension dans les muscles pelviens, on note une normalisation du bien-être. Le massage de la prostate ne remplace pas l’éjaculation naturelle, mais améliore plutôt la circulation sanguine et le drainage de l’organe.
Méthodes de traitement mini-invasives
Si le traitement conservateur échoue, des interventions de haute technologie peuvent être envisagées - résection transurétrale de la prostate, ablation par ultrasons focalisés de haute intensité. La plus efficace est l'hyperthermie transrectale - une méthode non invasive basée sur le principe de diffusion thermique (la prostate est exposée à une énergie micro-onde non focalisée). La chaleur augmente le métabolisme tissulaire, réduit les symptômes de congestion et a un effet neuroanalgésique. Il existe peu de données sur l'efficacité des procédures utilisées pour traiter la prostatite congestive.
Pronostic et prévention
Le pronostic à vie est favorable, mais les douleurs pelviennes chroniques sont difficiles à traiter. Parfois, la prostatite congestive disparaît spontanément avec le temps. Une perturbation à long terme de la circulation sanguine entraîne une sclérose du tissu glandulaire, qui se manifeste par une détérioration des paramètres du spermogramme. Le pronostic de la prostatite congestive dépend en grande partie du respect par le patient de toutes les recommandations et des changements de mode de vie.
La prévention consiste à faire de l'exercice, à éviter de soulever des objets lourds, à normaliser les relations sexuelles et à éviter la consommation de café et d'alcool. Si vous êtes sédentaire, il est recommandé de faire des pauses pour faire des exercices physiques et utiliser un oreiller. Les sous-vêtements et pantalons amples sont préférés. Les patients sont observés par un urologue avec une évaluation régulière des sécrétions prostatiques à la recherche d'inflammation et d'échographie et, si nécessaire, reçoivent un traitement antibactérien et des séances de massage de la prostate.



































